Рак молочной железы это злокачественная опухоль. Распространен рак груди очень широко, является самой часто встречающейся опухолью у женщин. К сожалению, при регулярном диспансерном обследовании в поликлиниках, врачи выявляют только 20% случаев рака молочной железы. Женщинам необходимо 2 раза в год обязательно проходить обследование у маммолога. Вообще, следует помнить, что в России уже действует программа скрининга рака молочной железы. Это означает, что если Вы придёте в специализированный онкологический диспансер (их адреса есть на сайте), то там Вам бесплатно проведут обследование, направленное на выявление именно этого заболевания. Результаты скрининга уже показывают, что у женщин которые регулярно проходят скрининг, в 5 раз чаще обнаруживают опухоли молочной железы на ранних стадиях, на который они легко поддаются лечению.
Какие бывают формы рака молочной железы?
Самой часто встречающейся формой рака молочной железы является Узловая форма. Узловой она называется по тому, что опухоль растёт локально, в форме узелка. При ощупывании груди ощущается плотное, бугристое образование округлой формы. Иногда бывает, что опухоль расположена под соском. В этом случае первым признаком бывает изменение положения соска: его втяжение или отклонение в сторону.
В случае если в молочной железе есть даже небольшое уплотнение и при этом увеличены или уплотнены подмышечные лимфатические узлы, сразу надо подозревать рак молочной железы. Для точной диагностики проводят ультразвуковое исследование (УЗИ) и маммографию. Врач может назначить и дополнительные исследования для диагностики, какие - опишу ниже, а пока вернемся к формам рака молочной железы.
Отёчная форма.
При этой форме происходит диффузное утолщение и гиперемия кожи. Узел опухоли расположен в толще молочной железы, характерно наличие микрокальцинатов. Возможно наличие раковых эмбол. Отёчная форма рака молочной железы очень опасна и требует радикального лечения.
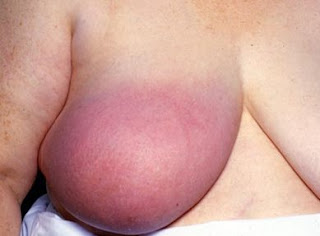
Рожистоподобный рак молочной железы. При этой форме рака наблюдается выраженная гиперемия (покраснение) кожи, имеющее неровные края. Внешне такое покраснение очень напоминает покраснение при рожистом воспалении, благодаря чему, эта форма рака и получила такое название. Покраснение может быть не только на самой молочной железе, но и переходить на стенку грудной клетки, проще говоря на туловище. Очень часто рожистоподобная форма рака развивается быстро, с высокой температурой тела, до 40 градусов. Опухоль злокачественная, быстро дает метастазы в регионарные лимфатические узлы и даже в отдаленные органы. Диагностика этой опухоли классическими методами (УЗИ и маммография) малоэффективна, по этому, необходимо проведение биопсии.
Маститоподобный рак молочной железы.
При этой форме рака, молочная железа обычно увеличена, так как происходит рост опухоли. Кожа над опухолью может быть покрасневшая или покрыта розовыми пятнами. Возможно повышение температуры тела. При этой форме рака наиболее эффективным методом диагностики является сцинтимаммография.
Рак Педжета (рак соска и ареолы).
Локальная форма опухоли соска и ареолы является наиболее благоприятной формой рака молочной железы. Проявляется рак Педжета в виде экземы и изъязвления соска. Часто бывает так, что рак педжета ошибочно расценивается как дерматологическое заболевание и больные приходят лечиться к дерматологу вместо онколога. При плановых диспансеризациях корочки на соске могут быть восприняты как засохшее выделяемое из протоков на соске, таким образом часто пропускают рак Педжета (это ещё одно подтверждение необходимости скрининга). Если заболевание запущено и прогрессирует, то сосок постепенно полностью разрушается, а на его месте образуется язва. Надо отметить, что рак соска часто совмещается с инвазивным протоковым раком.
Скрытый рак молочной железы.
Первыми признаками такой формы рака бывают увеличенные или уплотненные подмышечные лимфоузлы. При этом в самой железе опухоль не прощупывается. Такая форма рака может быть легко принята за инфекционный лимфаденит. Неправильная диагностика приводит к неправильному противоинфекционному лечению, при этом уходит драгоценное время. Больная может попасть к онкологу уже при появлении отдаленных матастаз, что значительно ухудшает прогноз. Помните, что при увеличении или уплотнении подмышечных лимфоузлов надо проводить УЗИ и маммографию. Технически есть возможность найти первичную опухоль, но часто диагностика просто не проводится. Помните, что если у Вас увеличились подмышечные лимфатические узлы, Вам необходимо пройти обследование у маммолога и обязательно сделать УЗИ молочной железы, даже если врач и говорит что в этом нет необходимости.
Вот так может выглядеть запущенный рак груди.

Диагностика.
Сейчас существует масса методов диагностики рака молочной железы: пальпация, УЗИ, маммография, КТ и МРТ, Тонкоигольная аспирационная биопсия, трепан - биопсия, хирургическая биопсия, цитологическое исследование, иммуноцитологическое исследование, гистологическое и гистохимическое исследование, поиск опухолевых маркеров. Методов диагностики много, но их необходимо вовремя применять. Часто, если женщина долго не была у врача, или при диспансеризации не уделялось должного внимания молочной железе, опухоль успевает развиться. В этом случае часто нет необходимости проводить множество исследований для того чтобы выяснить какая это опухоль. По мере прогрессирования возможности лечения, как и его эффективность снижается. Женщине необходимо самой проявлять инициативу и требовать у врача внимательного к себе отношения. Во многих крупных городах сейчас есть не только государствнные но и частные клиники, которые обладают возможностями для диагностики рака молочной железы.
Рекомендую Вам прочитать книгу "Рак молочной железы". В ней Вы найдёте более подробную информацию.
Книга в формате DJVU.




 Рак гартани фото
Рак гартани фото Парапроктит.
Парапроктит. Фото парапроктит
Фото парапроктит Как выглядит парапроктит.
Как выглядит парапроктит.


